Щетинкин Никита Владимирович Автор статьи Врач стоматолог-терапевт-ортопед
Опыт работы с 2013 года (7,5 лет)
Для начала следует определиться с определением патогенеза. Итак, патогенез – это механизмы возникновения и развития болезни и отдельных её проявлений на различных уровнях организма.
А теперь рассмотрим патогенез кариеса. Кариозный процесс начинается с деминерализации эмали. Причём наибольшая убыль минерального компонента наблюдается в подповерхностном и наружном слое. Основная причина очаговой деминерализации в меловидном пятне являются слабые органические кислоты (молочная, пировиноградная, муравьиная, масляная и т.д.), которые продуцируются при ферментации углеводов микроорганизмами зубного налёта.
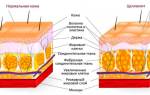
Возникновение начального кариеса связано с неудовлетворительной гигиеной полости рта, в этом случае микроорганизмы плотно прилипают к пелликуле зуба, образуя зубной налёт. Постепенно в нем происходит накопление продуктов жизнедеятельности микроорганизмов и минеральных солей, таким образом, возникает зубная бляшка. Когда pH поверхности достигает критически низкого уровня (4.5-5.5) возникает начальное повреждение эмали. Ионы водорода глубоко проникают в пористые межпризменные пространства, тем самым вызывая подповерхностную деминерализацию. При этом поверхностные слои эмали меньше повреждаются, чем глубокие. Это связано с тем, что поверхностные слои постоянно реминерализируются за счёт поступления минерального компонента из ротовой жидкости (ионы кальция, фосфата и фтора).
Продолжающееся образование органических кислот приводит к усиленной деминерализации эмали и увеличению пространств между кристаллами эмалевых призм. Данный фактор приводит к увеличению и усилению проницаемости эмали зубов. В связи с повышенной проницаемостью эмали, её барьерные функции снижаются, и микроорганизмы могут беспрепятственно проникать в межпризменные пространства, таким образом, источник кислотообразования проникает внутрь эмали и образуется конусовидный очаг поражения. Теперь Вы знаете, что важную роль в патогенезе кариеса играют органические кислоты, которые продуцируют микроорганизмы зубной бляшки, следовательно нужно эту зубняю бляшку механическим способом удалять. Это возможно при правильной чистке зубов (к сожалению, в этом случае патогенная бляшка разрушается лишь частично) или же при проведении профессиональной чистки зубов (полное уничтожение зубной бляшки).
Однако процесс деминерализации эмали не всегда заканчивается образованием поверхностного кариеса. Ведь параллельно идёт процесс реминерализации, т.е. восстановления эмали, за счёт постоянного поступления минеральных веществ из ротовой жидкости. При равновесии этих процессов в эмали зуба не возникает кариозный дефект. При нарушении баланса в сторону деминерализации, возникает кариес в стадии белого пятна. Но на этом процесс может не закончиться, а продолжив прогрессировать, образуется кариозная полость различной глубины. При благоприятных условиях в полости рта, правильной гигиене, соблюдении диеты и уменьшении потребления сахаров с пищей, санация полости рта восстанавливают баланс между де- и реминерализацией эмали. При определённых условиях белое пятно может стабилизироваться и превратиться в пигментированное.
Экспериментальный кариес зубов человека
Эксперимент по воспроизведению кариеса зуба человека может быть подвергнут критике, так как имело место некоторое отклонение от естественных условий, что выразилось в искусственно созданной высокой концентрации углеводов в полости рта. Однако именно данное наблюдение подтверждает, что для возникновения кариеса у человека необходима триада: микроорганизмы, углеводы и контакт углеводов и микроорганизмов с зубами.
Современные аспекты лечения кариеса у детей
Введение
Современные тенденции предусматривают индивидуализированный подход к лечению кариеса зубов у детей.
При этом содержание и объем лечения, частота повторных обращений в процессе диспансеризации определяются интенсивностью поражения, клиническим течением кариеса зубов, состоянием организма, возрастом больного, гигиеническим состоянием полости рта и др.
Современное лечение кариеса заключается в комплексном использовании пломбирования, методов, повышающих резистентность тканей зуба за счет экзогенной стимуляции обмена веществ в них, гигиены полости рта, а также рациональное питание и использование противокариозных средств эндогенного происхождения.
Формы кариеса
Дети с компенсированной формой кариеса практически не нуждаются в полном комплексе лечебных мероприятий. Лечение кариеса у них проводится путем устранения кариозных дефектов пломбами из различных пломбировочных материалов. Ребенка обучают гигиене полости рта, рассказывают родителям о роли
Ребенок подлежит осмотрам 1 раз в 2 года (группа IA) и 1 раз в год (группа 1).
В случае если ребенок заболел тяжелым соматическим заболеванием или по общему состоянию здоровья его перевели во 2-ю или 3-ю группу здоровья, необходимо увеличить кратность осмотров у стоматолога.
Детям, имеющим 3 степень активности кариеса – декомпенсированную форму, проводят полный комплекс лечебных мероприятий. В день осмотра и диагностирования кариеса зубов в декомпенсированной форме врач-стоматолог пытается выяснить причину развития именно этой, наиболее тяжелой формы кариеса и тщательно собирает анамнез. Для получения более полной информации он бывает вынужден обращаться к педиатру за выпиской из истории развития и болезни ребенка.
Кроме того, он просит педиатра охарактеризовать настоящее состояние неспецифического иммунитета ребенка и представить данные о факторах, оказывающих влияние на структуру тканей зуба.
В это же посещение стоматолог показывает, как надо чистить зубы, рекомендует средства гигиены, форму и величину зубной щетки. После совместной с ребенком хорошей гигиенической обработки зубов врач начинает экзогенную аппликационную реминерализирующую терапию. Для этого он использует специальные реминерализирующие растворы, порошки, гели, а также 10% глюконат кальция и 2-4% раствор фторида натрия.
Назначение лечебного питания и средств общеукрепляющего лечения производят после получения информации и рекомендаций педиатра.
Пломбирование кариозных полостей (если нет острой боли) начинают на второе, третье посещение, когда проведено 1-3 сеанса реминерализующей терапии ребенок научился уходу за полостью рта. После реминерализующей терапии кариозные полости становятся более ограниченными, их края — более плотными. Для пломбирования кариозных полостей у детей с декомпенсированной формой кариеса шире применяются металлические пломбы (на все жевательные зубы), композитные материалы, стеклоиономерные цементы. Детям с этой формой кариеса показано протезирование — покрытие коронками разрушенных зубов.
Если имеются отсутствующие зубы, то изготавливают протезы для замещения дефектов зубного ряда и распределения жевательной нагрузки на все зубы.
Каждый ребенок, которому поставлен диагноз декомпенсированной формы кариеса, должен быть обследован педиатром. При обнаружении патологии или симптомов формирующейся патологии врач-педиатр должен назначить лечение.
Стоматолог осматривает ребенка, имеющего декомпенсированную форму кариеса, 3-4 раза в год. В промежутках между осмотрами ребенок в соответствии с назначением врача принимает препараты, стимулирующие созревание тканей зуба и повышающие устойчивость к кариесу.
Лечение начального кариеса
Лечение начального кариеса как временных, так и постоянных зубов состоит в проведении местной патогенетической терапии, направленной на повышение резистентности твердых тканей зубов, осуществляемой путем применения реминерализующих препаратов.
Поскольку основными компонентами структуры гидроксиапатитов эмали являются ионы Са, Р, F, то целесообразно в качестве основы реминерализующих средств применять именно эти ионы для воссоздания и укрепления кристаллической решетки эмали. Концентрация ионов в реминерализующих смесях не должна превышать 3-5%. А поскольку ионы проникают в эмаль в результате медленнотекущего процесса диффузии, то для процесса реминерализации необходимо значительное время, что обычно требует многочисленных процедур.
Принцип ремтерапии состоит в возмещении минеральных элементов, утерянных эмалью, предшествующей частичной кариозной деминерализации.
Причем основным условием для проведения реминерализующей терапии является сохранение органического матрикса эмали.
Механизм реминерализующей терапии состоит в следующем: ионы кальция, фосфора, фтора, вводимые аппликационно или электрофоретически (что наиболее эффективно), вследствие повышенной проницаемости эмали в очаге деминерализации диффундируют в эмаль и сорбируются в органическом матриксе, образуя аморфное кристаллическое вещество, или замещают свободные места в неразрушившихся кристаллах апатитов эмали. Проникновение извне в различные слои эмали минеральных ионов кальция, фосфора, фтора и оседание их постепенно ведут к нормализации проницаемости в результате новообразования кристаллов гидроксиапатита.
В качестве реминерализующих средств чаще всего используют 10% раствор глюконата кальция, 2-4% раствор фторида натрия, 3% раствор «Ремодента».
Реминерализирующие гели могут использоваться как зубные пасты для вечерней чистки зубов в течение 20-30 дней (флюодент, эльмекс, флюокаль).
Рекомендуется сначала насытить очаг Са, Р, укрепив, таким образом кристаллическою решетку, а затем применять фтористые препараты, где фтор, замещая гидроксильные группы в кристаллах гидроксиапатита, образует фтораппатит, более прочное и более устойчивое к действию кислот образование. Кроме того, фтор ингибирует фермент углеводного обмена фосфоенолпируваткиназу, нарушая тем самым гликолиз и образование кислот цикла Кребса, в результате этого резко снижается интенсивность расщепления углеводов в полости рта, и как следствие, снижается и продукция молочной кислоты. Фториды нарушают адсорбцию микроорганизмов на поверхности зуба, адсорбируют альбумины и слюнные гликопротеины, в результате чего предотвращается рост зубной бляшки. И, наконец, при энтеральном и парентеральном введении фториды нормализуют белковый и минеральный обмен.
Способы повышения эффективности реминерализующих средств
1. Перед проведением реминерализующей терапии необходимо удалить все зубные отложения, т.е. провести гигиену полости рта. Тщательно высушить апплицируемую поверхность зубов. Все это способствует оптимальному действию реминерализующего раствора.
2. Электрофорез усиливает проникновение минеральных элементов в ткани зубов из ротовой жидкости и реминерализующих растворов.
3. Повышение температуры реминерализующего раствора на 1°С увеличивает преципитацию минералов на поверхности эмали зубов на 1 %.
4. Эффект апплицируемого раствора будет выше, если перед аппликацией обработать поверхность эмали зубов слабыми кислотами или ферментами.
5. Кариесстатический эффект выражен у препаратов, соединяющих фтор с оловом. Применение фторида олова 2-, 4-, 10% дает более выраженный эффект по сравнению с фторидом натрия.
6. Изменение рН реминерализующего раствора в кислую сторону усиливает проникающую способность препарата.
7. Концентрация раствора также играет большую роль: чем ниже концентрация реминерализующего раствора, тем активнее идет обмен в кристалле гидроксиапатита.
Важной составной частью лечения очага деминерализации является строгое соблюдение правил ухода за полостью рта, цель которого — не допустить образования и длительного существования зубного налета на месте бывшего участка деминерализации. Кроме того, необходимо убедить пациента следить за характером питания: уменьшить употребление углеводов и исключить их в промежутках между приемами пищи.
Длительность курса реминерализации зависит от течения очаговой деминерализации. При медленнотекущей деминерализации количество процедур — не менее 10, а при быстротекущей — более 10 процедур.
Однако эффективность ремтерапии не всегда одинакова. Как известно, процесс реминерализации эмали зубов имеет зависимость от состояния неспецифической резистентности организма.
У детей с неблагоприятной резистентностью организма после последовательных аппликаций растворами глюконaта кальция и фтористого натрия в поверхностном слое пораженной эмали зубов кальций не накапливается. У детей с благоприятной резистентностью после реминерализации в поверхностном слое пораженной эмали зубов содержание кальция значительно увеличивается. После ремтерапии в виде повторных аппликаций глюконата кальция и фтористого натрия в поверхностном слое эмали зубов у детей вдвое увеличивается содержание фтора. Через 6 месяцев содержание фтора в поверхностном слое эмали зубов сохраняется на высоком уровне, а через 12 месяцев снижается до исходного состояния. Поэтому дети с неблагоприятным состоянием неспецифической резистентности организма требуют проведения дополнительных мер для воздействия на иммунологическое состояние организма.
Кроме того, в настоящее время для профилактики и для лечения начальных форм кариеса успешно применяется гелий-неоновый лазер (ГНЛ). Его свет способен активизировать ферментативную систему пульпы зуба, повышать эффективность противокариозных средств, активно влиять на проницаемость эмали, снижая растворимость ее поверхностного слоя, повышать плотность поверхностного слоя эмали зуба, активизировать все защитные механизмы. ГНЛ используют после профессиональной гигиены полости рта. Луч лазера направляют между экватором и шейкой зуба в отдельности по 2-3 сек., последовательно с вестибулярной и оральной поверхности. Длительность 1 процедуры 60-90 сек. При компенсированной форме кариеса курс — 5 процедур (каждый день), при субкомпенсированной форме — 2 курса в год по 10 процедур, при декомпенсированной — 3 курса в год по 10 процедур.
Лечение поверхностного кариеса
Лечение поверхностного кариеса у детей и подростков в большинстве случаев не требует оперативного лечения. В таких случаях достаточно сошлифовать шероховатую поверхность и провести ее обработку средствами, усиливающими реминерализацию. В случаях острого кариеса при поражении апроксимальных поверхностей после предварительной реминерализации стенок и дна дефекта приходится формировать полость и восстанавливать форму зуба. Необходимо соблюдать осторожность при поверхностном фиссурном кариесе постоянных зубов у детей при незаконченной минерализации.
Достаточно для ускорения процесса минерализации использовать метод реминерализующей терапии.
Лечение среднего кариеса
Лечение среднего кариеса складывается из препарирования кариозной полости при соблюдении общих принципов и этапов препарирования, наложения изолирующей про кладки и пломбирования зубов.
Средний кариес в молочных зубах при остром течении нередко трудно отдифференцировать от глубокого кариеса. Тонкий сдой дентина иногда настолько размягчен, что попытка удалить пораженный дентин может сопровождаться обнажением пульпы. В таких случаях рекомендуется для реминерализации дентина перед пломбированием на дне полости оставлять дентин, замешанный на 1 % растворе фтористого натрия на 3-10 дней.
В настоящее время в качестве изолирующего подкладочного материала с успехом применяются стеклоиномерные цементы (СИЦ), характеризующиеся уникальной способностью прочно связываться с дентином, обеспечивая надежную изоляцию дентинных трубочек от неблагоприятных воздействий с тканями зуба. Они биосовместимы, прочны, рентгеноконтрастны, обладают низкой растворимостью в полости рта, идеальным краевым прилеганием, цветостабильностью, эстетикой, а главное — способностью высвобождать ионы фтора, что снижает вероятность возникновения вторичного кариеса. Выделяющийся из массы стеклоиномера фтор диссоциирует в ткани зуба и таким образом повышает стойкость эмали зуба к процессу деминерализации.
Теории кариеса
Концепция встречных воздействий на пульпу зуба
Все существование организма человека, включая внутриутробный период развития, А. И. Рыбаков разделил на несколько периодов, или фаз, имевших свои конкретные кариесогенные факторы, предрасполагающие ткани зубов к развитию патологического процесса в будущем, а также конкретные доминанты в разные периоды жизни, которые могут служить пусковым механизмом кариеса в кариесогенной ситуации.
Формирование тканей зубов начинается с 5 нед. внутриутробного периода развития человека. В этот период фактором, предрасполагающим развитию кариеса, может быть код генетической информации. Из экзогенных факторов наибольшее значение имеют болезни матери, ее питание, дефицит и питьевой воде и пище микроэлементов, в первую очередь фтора и магния, введение в организм матери некоторых лекарственных препаратов. С 12 нед. внутриутробного развития начинается второй период, который характеризуется формированием внутренних органов и систем организма.
Нарушения в формировании органов и расстройства функций у плода могут отрицательно действовать на развитие тканей зачатков молочных зубов. Впоследствии это обстоятельство превращается в фактор снижения кариесрезистентности зуба. В третьем периоде эмбриогенеза (с 5 мес.) происходит формирование зачатков постоянных зубов. На степени их полноценности могут отражаться заболевания матери и неполноценное ее питание.
На характер течения всего периода онтогенеза оказывают влияние климато-географические особенности местности, где проживает мать:
климат, состав питьевой воды, специфика питания, эпидемиологическая обстановка района.
После рождения в развитии и жизнедеятельности организма наблюдается несколько фаз, характеризующихся определенными физиологическими особенностями:
период детства, 12—14 лет, 14—17 лет, 17—20 лет, 20—40 лет и старше 40 лет. Например, в период детства (от 6 мес до 6 лет) предрасполагающим фоном для развития кариеса могут служить болезни ребенка и некоторые экзогенные факторы (неудовлетворительное гигиеническое состояние полости рта, неправильный прикус, травмы зубочелюстной системы).
В период от 20 до 40 лет в организме нередко имеются общие заболевания. У всех больных, имеющих кариес зубов в этом возрасте, наблюдают одновременное поражение желудочно-кишечного тракта или печени или заболевание эндокринной системы. В возрасте старше 40 лет наблюдаются недостаточность некоторых функций организма, снижение активности половых желез, в большей степени (выражены стрессовые реакции, возникает скрытая недостаточность инсулярного аппарата, повышается функциональная активность коры надпочечников, щитовидной железы, снижается сопротивляемость организма к внешним воздействиям. Все эти факторы предрасполагают к возникновению кариеса зубов.
При одновременном травматическом воздействии на ткани зубов, возникшего стоматологического заболевания, появлении мягкого налета на зубах и их депульпации могут возникнуть поражения зубов кариесом. Доминантными при этом будут травма, негигиеническое содержание полости рта, микроорганизмы, нарушения питания.
Однако кариозный процесс возникает только при условии, что в организме происходит взаимодействие эндогенных и экзогенных факторов. При неполноценности структуры тканей, возникающей вследствие нарушения формирования зубов во внутриутробном периоде, в случае преобладания в пусковом механизме внешних кариесогенных причин возникают одиночные поражения зубов кариесом. Множественный кариес развивается при преобладании внутренних факторов и в первую очередь при нарушениях функций печени и инсулярного аппарата.
Таким образом, А. И. Рыбаков рассматривает патогенез кариеса как процесс (встречных воздействий на пульпу зуба, т. е. трактует механизм патологического процесса с полиэтиологических позиций. Доказательствами этого служат экспериментальные и клинические наблюдения, согласно которым у больных кариесом обнаружены изменения в пульпе как при эндогенных, так и при экзогенных воздействиях. Однако в концепции А. И. Рыбакова нет конкретных указаний и а механизм возникновения начального повреждения, т. е. на характеристику тех процессов, которые протекают в тканях зуба.
Патогенетические исследования
Еще в древние времена патогенез зубов привлекал большое внимание врачей. И одной из теорий возникновения кариеса является патологическая кислая микрофлора желудка. Зубной налет превращается в камень под воздействием кислой среды ЖКТ. И действительно, ведь кому-то нужно делать чистку зубов от камня раз в год, а у кого-то и по два года нет никаких отложений, даже в самых труднодоступных местах.
В группу риска попадают люди, у которых в семье были подобные проблемы, и имеющие определенные недостатки в зубном расположении – речь идет о скученности.
Статистика показывает, что у детей до 6 лет кариес развивается в 73%. Такой показатель навел на мысль, что должен быть основополагающий фактор, который провоцирует развитие болезни. Таким фактором оказался повышенный уровень фторида в питьевой воде, там, где, этот показатель был ниже, детская заболеваемость кариесом значительно меньше — 22%.
Формы заболевания зубов
Чаще остальных подвергаются разрушению определенные поверхности и участки зуба. Это жевательные фиссуры и слепые ямки коренных зубов – больших и малых. Нудно отметить, что нижние зубы в разы реже будут поражаться кариесом, в сравнении с верхними.
Еще в древние времена знали о кариесе, но его распространенность была не настолько значительной. С развитием цивилизации начала расти заболеваемость кариесом. Многими учеными были отмечены географические факторы, классовые, экономические и многие другие стороны, имеющие влияние. Еще фактор, на который ученые обратили внимание -это расовая принадлежность. Здесь играет роль наследственная предрасположенность.
Патологии зубов, морфологические изменения и состав слюны могут играть огромную роль в развитии кариеса.
Многие эпидемиологические исследования были направлены на то, чтобы определить не только индивидуальное состояние зубных коронок на данный момент, а и определить группу риска в дальнейшем. Но, они не увенчались успехом. Все исследования в этой области дают только оценку состояния зубов на данный промежуток времени, и рассчитать индивидуально, появится ли кариес в будущем, невозможно.
Пришеечный кариес — один из видов
Прослеживается определенная связь кариеса с наличествующими заболеваниями. Болезнь Кашина-Бека, ревматизм и т.д. Механизм влияния болезней на зубную патологию в виде кариеса удается определить далеко не всегда, но и исключить, что они могут повлиять на тенденцию развития – будет абсолютно неразумно. Согласно всем факторам рассматривается два вида воздейятвия:
- пульпа;
- выделение слюны.
Влияние заболеваний общего характера через пульпу на твердые ткани недостаточно аргументировано. Слюна же очень активно воздействует на зубное состояние, особенно когда речь идет о развитии коронок. В такой момент может нарушиться дальнейшее развитие и плотность зубной эмали. Так она будет менее устойчива к факторам рассматриваемой проблемы.
Для многих представительниц прекрасного пола период беременности – это не только огромное счастье, но и время, когда проявляют себя многие недостатки организма.
Именно в этот период каждая пятая сталкивается с кариесом. До этого женщина могла быть абсолютно здоровой, но к 6-9 неделе у нее обнаруживают проблему. Каждый следующий месяц будет только усугублять проблему, если ее разумно не лечить и уже к концу этого прекрасного периода, примерно у 63% женщин поражены 4-5 зубов. Понятно, что кариес появляется в этом случае из-за того, что в организме изменился гормональный фон, а зубной налет стал более интенсивным. Также может обостряться гингивит. Из всех этих данных выходит, что гормональная перестройка организма меняет физико-химические свойства слюны и среды в ротовой полости.
Внешние факторы воздействия на человеческий организм также играют немалую роль в развитии рисков заболеваемости кариесом. Из таких факторов, помимо экологического, заостряют внимание на излучении ионизации, которое приводит к повреждению твердых тканей зубов. Данные после аварии на ЧАЭС свидетельствуют как раз об этом. Рентгенотерапевтические меры по лечению пациентов с опухолью головного и шейного отделов всегда сопровождается разрушением зубов. Лучевой кариес, именно так называют подповерхностную деминерализацию. Ионизирующие лучи вызывают нарушения в работе щитовидной железы, которая в свою очередь приводит к патологическим изменениям слюноотделения и структуры самой слюнной жидкости, она становится более вязкой.
Многолетние исследования показали, что кариес начинает поражать сначала третьи коренные зубы, затем вторые, плавно переходя на первые, но это случается очень редко.
Диагностика маркером
На что могут повлиять микроорганизмы
Единственное, что достоверно изучено на данный момент – это то, что микроорганизмы непосредственно участвуют в развитии проблемы. Без них эта болезнь возникнуть не может ни при каких обстоятельствах. При исследованиях было обнаружено, что, когда человек принимает антибиотики, развитие проблемы затормаживается.
Стрептококки — одни из микроорганизмов, которым отводится главная роль. В зубном налете и порядка 80-90%.
Именно эти бактерии – та причина, за счет которой состав слюны меняется и образуются бляшки из микробов.
Другие микроорганизмы, которые могут принимать участие в процессе — это лактобациллы. Они выделяют молочную кислоту. Размножение их происходит медленно, но в кислой среде наблюдается метаболическая активность. У людей, сталкивающихся с этим недугом, в слюне можно определить повышенную концентрацию лактобацилл, которая сразу понижается, если отверстие запломбировать. Эти бактерии начинают быстро развиваться только при наличии кариозной полости.
Актиномицеты также повышают уровень кислотности на поверхностных частях зуба. Некоторые виды этих бактерий способны вызывать кариес корня.
Нервно-трофическая теория кариеса
Реакции пульпы на физиологические рефлекторные воздействия представляют собой физико-химические процессы, которые проявляются центробежными осмотическими и капиллярными токами в тканях зуба и превалированием синтетической функции фосфата эмали над расщепляющей. Реакции пульпы на патологические рефлекторные воздействия — это те физико-химические процессы, которые выражаются в центростремительных осмотических и капиллярных токах в тканях зуба и превалировании расщепляющей функции фосфатаз эмали над синтетической. Такая концепция носит название нервно-трофической теории кариеса.
Для экспериментального доказательства своей теории автор предпринял опыты на собаках, которым наносили хроническое раздражение на область серого бугра по методу Сперанского. У 13 из 43 животных возникли патологические изменения внутренних органов и полости рта, а также были обнаружены дистрофические расстройства в виде ломкости, стертости, пятнистости, эрозироваяия и некроза эмали зубов. Однако известно, что Д. А. Энтину не удалось получить кариес зубов у собак на фоне трофических поражений ряда органов у подопытных животных.
Клиническая картина кариеса.
Особенности клинического течения кариеса зубов. В зависимости от клинических проявлений кариозного процесса выделяют 4 формы кариеса, из которых каждая по существу отражает степень поражения твердых тканей зуба. Кариозное пятно (macula cariosa) , поверхностный кариес (caries superficialis) определяют кариозный процесс, поражающий только эмаль; средний кариес (caries media) характеризует распространение процесса на эмаль и периферическую часть дентина; глубокий кариес (caries profunda) соответствует кариозному процессу, развивающемуся в глубоких слоях дентина. Глубокий кариес без соответствующего лечения может осложниться воспалением зубной мякоти — пульпитом.
Первоначальный признак кариеса — появление белесоватого (мелового) пятна, которое представляет собой участок помутнения эмали, с более слабым светопреломлением. При этом никаких признаков разрушения поверхности эмали не наблюдается, при зондировании в области мелового пятна дефект эмали не обнаруживается. Ее поверхность остается гладкой, зонд не задерживается при скольжении.
Иногда под влиянием еще не выясненных причин меловое пятно исчезает, и прогрессирование кариеса прекращается. Такое обратное развитие патологического процесса эмали свидетельствует о существенной роли эндогенного фактора в патогенезе кариеса зубов. Однако наиболее вероятным исходом стадии мелового пятна является бурая пигментация участка поражения эмали. Вслед за стадией пигментации на пораженном участке эмали возникает шероховатость. Помимо шероховатости, стоматологическим зондом можно определить участки размягчения эмали. С появлением тканевого дефекта эмали обратное развитие процесса невозможно. Стадия поверхностного кариеса заканчивается распространением кариозного очага на всю толщу эмали. Если кариозная полость располагается в слое дентина на небольшой глубине, говорят о среднем кариесе. Глубокий кариес означает кариозную полость, дном которой служит тонкий слой дентина, отделяющий эту полость от зубной камеры.
Клинические проявления кариеса весьма четкие: отсутствие спонтанных болевых ощущений и эпизодические болевые приступы, обусловленные термическими (холодная вода, холодный воздух и т. д. ) и химическими (кислая, соленая, сладкая пища) факторами.
Вскоре после устранения указанных раздражителей болевые ощущения исчезают. При глубоком кариесе возможно появление боли при механическом давлении на истонченное дно кариозной полости пищи, попадающей в кариозную полость при жевании. Удаление остатков пищи из кариозной полости обычно снимает боль.
Несмотря на относительно условное деление кариеса на средний и глубокий, определение этих стадий имеет существенное значение для диагностики и лечения пораженных зубов. При глубоком кариесе весьма возможно осложнение — воспаление пульпы.
Трофическая теория кариеса И. Г. Лукомского
Сущность экспериментов И. Г. Лукомского состояла в поисках доказательств механизма передачи патологических импульсов от поврежденных или раздраженных одонтобластов к эмали зуба, где непосредственно начинается кариозный процесс. На наш взгляд, приводимые автором аргументы чаще всего носят декларативный характер, а большинство его экспериментальных доказательств жизненности эмали и трофической связи одонтобластов с эмалью зуба пересмотрено и уточнено.
В настоящее время известно, что эмаль in vivo является проницаемой тканью, что в ней происходит преципитация ионов, а кариозный процесс начинается с деминерализации при участии микроорганизмов. Вкладом И. Г. Лукомского в изучение проблемы кариеса зубов являются данные о том, что существует взаимосвязь между пульпой и твердыми тканями зубов, которая четко прослеживается в период формирования тканей зуба и менее выражена после его прорезывания.
Слайды презентации
Лечение кариеса дентина
Лечение кариеса дентина (среднего, глубокого) консервативными методами неэффективно. Необходима оперативная обработка полости (препарирование) с последующим восстановлением анатомической формы зуба пломбой. Для получения благоприятных отдаленных результатов при лечении кариеса методом пломбирования надо придерживаться следующих правил: 1. Полное удаление пораженных кариесом твердых тканей зуба осуществлять с применением тех или иных методов обезболивания. 2. Создавать наилучшие условия для прочной фиксации пломбы. 3. Антисептическую обработку сочетать с тщательным высушиванием препарированных твердых тканей. 4. Осуществлять правильный подбор пломбировочного материала и соблюдать методику пломбирования. 5. Проводить шлифование и полирование пломб.
Без соответствующей анестезии трудно сформировать необходимую полость для прочной фиксации пломбы. В процессе препарирования боль возникает в результате пересечения дентинных отростков одонтобластов. Она может усиливаться вследствие раздражения пульпы при повышенном теплообразовании и большом давлении бором на твердые ткани зуба, а также при вибрации. На начальных этапах препарирования кариозных полостей (раскрытие, расширение) желательно применять сверхвысокие скорости вращения бора с охлаждением (турбинные бормашины). Заканчивать обработку кариозных полостей следует на малых оборотах. Использование исправных наконечников, соответствующих качественных боров, оптимальных скоростей вращения, прерывистого препарирования без излишнего давления с применением охлаждения не только снижает болевые ощущения, но и предупреждает повреждение пульпы. При раскрытии кариозной полости (удаление нависающих краев эмали) самыми совершенными инструментами являются алмазные боры
Размягченный дентин лучше всего удалять соответствующим по размеру шаровидным бором. В этом случае каждая лопасть бора действует как экскаватор, делающий косой срез, благодаря чему происходит не разрыв, а отсечение дентина. Степень удаления размягченного дентина соизмеряется с величиной полости. Надо остерегаться ранения пульпы при радикальном удалении дентина со дна полости. Скользящими отрывистыми движениями бора обрабатывают всю поверхность полости до ощущения плотности ткани и появления сухих мелких опилок дентина. Наибольшее режущее действие оказывает боковая поверхность бора.
Хелационная теория кариеса
В жидкости полости рта имеется много субстанций, в частности ферменты и иные вещества белковой природы, способные образовывать растворимые хелаты с кальцием. Хелаты также могут быть пищевого или бактериального происхождения. Некоторые из этих хелационных агентов проявляют активность при нейтральном рН. Авторы приводят примеры хелации: применение этилендиаминтетрауксусной кислоты (ЕДТА)
для деминерализации костей и зубов; действие цитрата при консервировании крови,который устраняет ионный кальций. Schatz и соавт. предлагали направить исследования на поиск кератинолитических микроорганизмов в кариозном очаге, считая их причиной возникновения кариеса.
Теория кариеса Schatz, Martin и соавт. лишена экспериментальных и клинических доказательств. Однако в теоретическом аспекте она может быть использована, так как до сих пор продолжаются дискуссии по вопросу об ультрадинамике дезинтеграции твердых тканей зуба: что поражается или что теряется первично (органическое или минеральное вещество или то и другое вместе) в начале кариозного поражения. Протеолиз и хелация эмали теоретически возможны, и никто еще не мог опровергнуть это, хотя считается доказанной первичность поражения минеральной субстанции твердых тканей зубов.
Еще в 1906 г. Bodecker и в 1921 г. Gottlieb показали на гистологических препаратах, что в эмали имеются пластинки, или ламеллы, содержащие органический материал, который может растворяться, способствуя быстрому распространению кариеса. Несколько позже Gottlieb и соавт. (1946) расширили эти исследования и пришли к выводу, что первоначальное кариозное поражение возникает вследствие эффекта протеолитических ферментов, разрушающих ламеллы, органические призменные оболочки и эмалевые пучки. При активном кариесе они считали обязательным наличие желтой пигментации очага, что свидетельствует о проникновении в него организмов, обусловливающих эту пигментацию. Образование кариозной полости, по мнению авторов, происходит благодаря протеолизу, хотя в кариозном очаге также может образовываться определенное количество кислоты.
В экспериментах in vitro McClurc и Kuzicka (1946) продемонстрировали деминерализацию зуба в среде, содержащей цитраты. Процесс протекал при рН от 5,5 до 7,2 с образованием растворимого кальций-цитратного комплекса.
Frisbie и соавт. (1947) на гистологических препаратах интактной и кариозной эмали обнаружили микроорганизмы в ламеллах, а также изменение органического матрикса зуба в отдельных участках под зубным налетом, на основании чего предположили, что кариозный процесс есть протеолизис органической фракции эмали экстрацеллюлярными ферментами. Несколько позже авторы установили, что при кариесе первоначально поражается органическая матрица эмали, в дальнейшем происходит проникновение микроорганизмов в ткани зуба. На следующей стадии наблюдается убыль минеральных солей за счет действия кислот, образующихся при распаде органической субстанции.
Pincus (1949) обнаружил в органической фракции эмали мукопротеинсульфат, а в дентине — хондроитин-сульфат, в состав которых, возможно, входит сульфурная кислота. В результате ферментативной деятельности грамнегативных бактерий вырабатывается сульфатаза, которая повреждает белки эмали и дентина, гидролизует их, освобождая при этом полисахаридный комплекс белков, а впоследствии сульфурную кислоту, обеспечивающую дальнейшую дезинтеграцию эмали. По мнению Gottlieb (1944), протеолитические ферменты растворяли ламеллы, органические оболочки призм и пучки эмали, состоящие из органических компонентов.
Однако, не находя конкретных гистологических доказательств протеолиза и хелации, некоторые авторы принимали компромиссное решение, допуская как протеолиз—хелацию, так и деминерализацию вместе взятые. Hardwick и Manly (1952) методами комбинированного физико-химического и гистологического исследования получили данные, согласно которым кариозные поражения могут быть двух типов. При первом типе эмаль инвазируют микроорганизмы, проникая по ламеллам в дентин и еще до клинических признаков поражения вызывая истинный протеолиз. При втором типе наблюдается кислотное растворение эмали (обычно в виде меловых пятен).
Никто из упомянутых выше сторонников протеолитических теорий кариеса не описал начало процесса. Непонятно, почему белки эмали, а точнее отдельные участки коронки зуба, подвергаются растворению. Позже этот вопрос привлек внимание сторонников протеолитических теорий. Так, Morich и соавт. (1969) указывали, что начало кариозной атаки обеспечивается приемом углеводов, которые обеспечивают эффект комплексирующих агентов (хелатов), имеющихся в ротовой жидкости в течение нейтральной фазы рН.
Morch и соавт. (1971), учитывая методом радиоактивных изотопов этот вопрос in vitro на 88 свежеудаленных зубах человека, показали, что в период разрушения эмали как натриевые соли аминокислот (хеланы), так и молочная кислота (или другие кислоты) способны декальцинировать эмаль (по показаниям включения 32Р). Учитывая изложенное, авторы предполагали, что декальцинация и хелация возникают при употреблении углеводов.
Начало указанных процессов является комбинированным эффектом кислотного растворения апатитов при низких рН и хелации при условии нейтрального рН зубного налета. В разрушении белка эмали могут принимать участие многие компоненты ротовой жидкости. Эти данные и сообщения других авторов наиболее близки к истине, т. е. получены экспериментальные доказательства возможности протеолиза и хелации твердых тканей зуба. Однако исследования, проведенные in vitro даже в условиях, близких к условиям полости рта, не позволяют считать сделанные выводы окончательными.
Теория кариеса А. Э. Шарпенака (1949) выгодно отличается от теории его последователей, так как в ней учтены обменные нарушения организма при кариесогенной диете и главное предложены методы лечения и профилактики кариеса. К сожалению, данные экспериментальных и морфологических исследований автора не получили дальнейшего развития: в них отмечен ряд методических погрешностей.
Н. И. Труяилина (1972) изучала обменные нарушения у крыс при содержании их на кариесогенной диете № 17, однако ей не удалось подтвердить основные положения теории кариеса А. Э. Шарпенака. Не получили также достаточною подтверждения клинические работы по профилактике кариеса с помощью введения белковых и витаминных добавок в пищу школьников.
Широко известные исследования Darling (1959) не подтверждают протеолиз — хелационной теории кариеса. Автор, изучая раннее кариозное поражение эмали с помощью микрорентгенографии и поляризованной микроскопии, обнаружил, что во всех случаях очаг кариозного поражения появляется ниже интактной поверхности эмали. По его мнению, этот факт свидетельствует о первичности деминерализации, возникшей до каких-либо гистологических изменений органического вещества эмали.
В кариозной эмали найдено большое количество органического вещества. По данным Johansen (1965) это не подтверждает предположения, что кариозный процесс начинается с протеолиза. Следовательно, деструкция матрицы — поздний этап, следствие кариеса. Повреждение коллагена дентина, по мнению автора, является конечной стадией — результатом его деструкции.
Гистологическими методами исследования также не выявляются продукты протеолизиса кариозного поражения. Е. В. Боровский (1967), Miller и Massler (1963) при биохимических анализах не обнаружили качественных различий аминокислотного состава кариозной и здоровой эмали. Растворимые и нерастворимые белки по набору аминокислот не различаются.
Имеются данные, которые определенным образом ослабляют и основное условие, на котором базируются протеолитическая и хелационная теории — возможность комплексирования при нейтральном рН. Brosowsky (1966), изучая действие органических и минеральных кислот на вещество зуба при различных значениях рН, обнаружил, что некоторые органические клетки, нейтрализованные до рН 6,9, могут растворять кальций из апатитов. Таким образом, течение кариозного поражения даже при нейтральном рН еще не означает исключение деминерализации из этого процесса.
Ацидогенная и химико-паразитарная теории кариеса предложены 80—100 лет назад и являются самыми древними из всех теорий кариеса, если не с
Механизм развития
На развитие кариозного процесса влияет большое количество факторов. Зачастую именно комбинация ряда причин способна обусловить появление патологии в эмали зуба.
Питание
При чрезмерном употреблении сладостей всегда существует риск быстрого по интенсивности развития кариеса. Сахароза оказывает свой эффект при непосредственном контакте с поверхностью эмали.
Когда нарушается инструкция правильно питания в виде частого приема сладкого, особенно в промежутках между приемом пищи, и одновременно с этим недостаточное выполнение гигиены полости рта, приводит к интенсивному поражению зубов кариесом. В патогенезе кариеса важно не только частота приема быстроусвояемых углеводов, но и длительность их присутствия на зубах.
Дефицит белков, витаминов и минералов напрямую не влияет на формирование кариеса. При длительных нарушениях в питании происходит изменение состава слюны, напрямую влияющее на защитную ее функцию.
В слюне меняется:
| Особенности перемен в составе ротовой жидкости | К чему приводит |
| Уменьшается количество, слюна становится вязкой | Развитие дисбаланса в составе облигатной и факультативной микрофлоры полости рта. Как итог это вызывает снижение степени реминерализации слюной и активизации патогенной микрофлоры. |
| Изменяется буферная емкость, рН стает меньше 4,5 | |
| Концентрация электролитов трансформируется в сторону дефицита минерального компонента |
Перенесенные заболевания
Оказывают только опосредованное влияние на формирование кариозного процесса. Начинается процесс деструкции со стороны эмали, и потому основное патогенное влияние будут оказывать внешние факторы. Если болезнь протекает длительное время, то происходят изменения в количестве и качестве слюнной жидкости.
При появлении патологий в период закладки и прорезывания возможно развитие в последующем:
- гипоплазии;
- недоразвития эмали;
- задержки появления зуба.
Различные заболевания организма, в тот или иной период жизни, способны оказывать прямое или опосредованное влияние на формирование патологии твердых тканей зуба.
Внешние воздействия
Ионизирующая радиация вызывает развитие лучевого кариеса за счет создания благоприятных условий для жизнедеятельности микроорганизмов. После облучения происходит формирование в подповерхностном слое эмали очагов деминерализации.
Факторы, провоцирующие у облученных больных развитие зубного налета, в последующем переходящего в кариес:
- сильная боль, в том числе в полости рта;
- включение в рацион мягких, насыщенных углеводами продуктов;
- неудовлетворительная гигиена рта.
Влияние микрофлоры
Теория Миллера, высказанная в 1884 году, объясняла развитие кариеса кислотным действием распавшихся углеводов полости рта. Однако уровень рН ротовой жидкости всегда находится в границах, препятствующих развитию процессов деминерализации. С учетом последних разработок появилась возможность оценить влияние микрофлоры, содержащейся в структуре зубной бляшки, на формирование кариеса.
Зубная бляшка формируется из плотно склеенных между собой микроорганизмов, фиксированных к поверхности зуба. Чаще встречается в местах, сложно поддающихся очистке.
Основные места по фиксации патогенной бляшки:
- фиссуры;
- слепые ямки;
- гладкие поверхности: область шейки зуба, контактные поверхности зубов;
- корневая область;
- участки ниже уровня десны.
На фото показано излюбленное место локализации зубных отложений, а именно язычная сторона передних нижних резцов.
При создании определенных условий в полости рта данное образование способно привести к созданию кислой среды на ограниченном участке зуба. Продолжительное воздействие приводит к появлению деминерализации.
Зависимость формирования бляшки от углеводов:
- повышенное потребление высокоуглеводной пищи провоцирует активное размножение кислотообразующих бактерий;
- при поступлении сахарозы в организм в нормальном или пониженном количестве растущая бляшка не окажет воздействие на формирование кариеса.
Провоцирование размножения патогенных микроорганизмов вызывает регулярное потрбелние в больших количествах сахарозы.
Факторы, влияющие на состав микрофлоры зубных бляшек:
- сопротивляемость организма: специфические и неспецифические факторы защиты;
- диета;
- гигиена полости рта;
- количественный и качественный состав ротовой жидкости.
Своего рода кариес формируется на фоне противостояния защитных и патогенных факторов. В случае если преобладание идет в сторону защитных, то возникает реминерализация поврежденных участков.
Микрофлора полости рта присутствует в большом количестве на всех плоскостях зубов и слизистой. В патогенезе кариеса происходит влияние именно патогенной ее части. В основном вызывает кариес Streptococcus mutans.
Слюна
Чем большое количество слюны выделяется в течение дня, тем ниже риск развития кариозного процесса. Слюнная жидкость способствует вымыванию с поверхности зубов, слизистой всех микроорганизмов, не успевших прикрепиться.
Вязкая по составу слюна, в небольшом количестве не может выполнять полноценно свои защитные функции. При условии потребления сахарозы в больших количествах, неудовлетворительной гигиены полости рта, происходит быстрое распространение деструктивного процесса.